Accident d'Exposition au Sang (AES) : Le protocole complet que tout secouriste professionnel doit maitriser

En intervention, chaque geste compte. Mais lorsqu'une piqûre accidentelle, une coupure ou une projection de sang survient, c'est votre propre sécurité biologique qui est en jeu. L'Accident d'Exposition au Sang (AES) est un risque professionnel réel pour les secouristes — pompiers, ambulanciers, équipiers PSE, sauveteurs-secouristes du travail — et pourtant, les protocoles de réponse restent parfois flous sur le terrain. Cet article vous donne le protocole complet, fondé sur les recommandations officielles de la Haute Autorité de Santé (HAS, juillet 2024), de l'INRS et du GERES.
Qu'est-ce qu'un AES ? Définition officielle
Selon l'INRS (affiche AA 775), un Accident d'Exposition au Sang désigne tout contact accidentel avec :
- du sang ou un liquide biologique contenant du sang,
- un liquide biologique potentiellement contaminant sans trace visible de sang : liquide céphalo-rachidien, liquide pleural, sécrétions génitales, liquide amniotique, etc.
Ce contact survient lors :
- d'une piqûre ou coupure avec un objet contaminé (aiguille, lame, fragment osseux, etc.),
- d'un contact sur peau lésée (plaie, eczéma, crevasse),
- d'une projection sur muqueuse (œil, bouche, nez).
Important pour les secouristes hors milieu hospitalier : un AES peut survenir lors d'une manœuvre de désincarcération, d'un massage cardiaque, de la pose d'un garrot hémostatique, ou du simple contact avec une victime hémorragique sans protection adéquate.
Quels risques biologiques ?
Les trois virus prioritaires dans l'évaluation d'un AES sont le VIH, le VHC (hépatite C) et le VHB (hépatite B). Selon les données épidémiologiques compilées par le GERES et Santé publique France, le risque de transmission après piqûre percutanée est estimé à :
- VHB : 2 à 30 % en l'absence de vaccination (risque très variable selon le statut HBe du patient source)
- VHC : environ 0,5 %
- VIH : environ 0,3 %
Ces chiffres peuvent sembler faibles, mais le risque est réel et documenté. La bonne nouvelle : grâce aux mesures de prévention et aux protocoles post-exposition, aucune contamination professionnelle par le VHB n'a été déclarée en France depuis 2005 (surveillance nationale INRS/GERES, bilan au 31 décembre 2021).
Le protocole en cas d'AES : les gestes immédiats (dans les premières minutes)
L'INRS et le GERES sont formels : la conduite à tenir doit être connue de tous et affichée dans tous les lieux de soins et d'intervention.
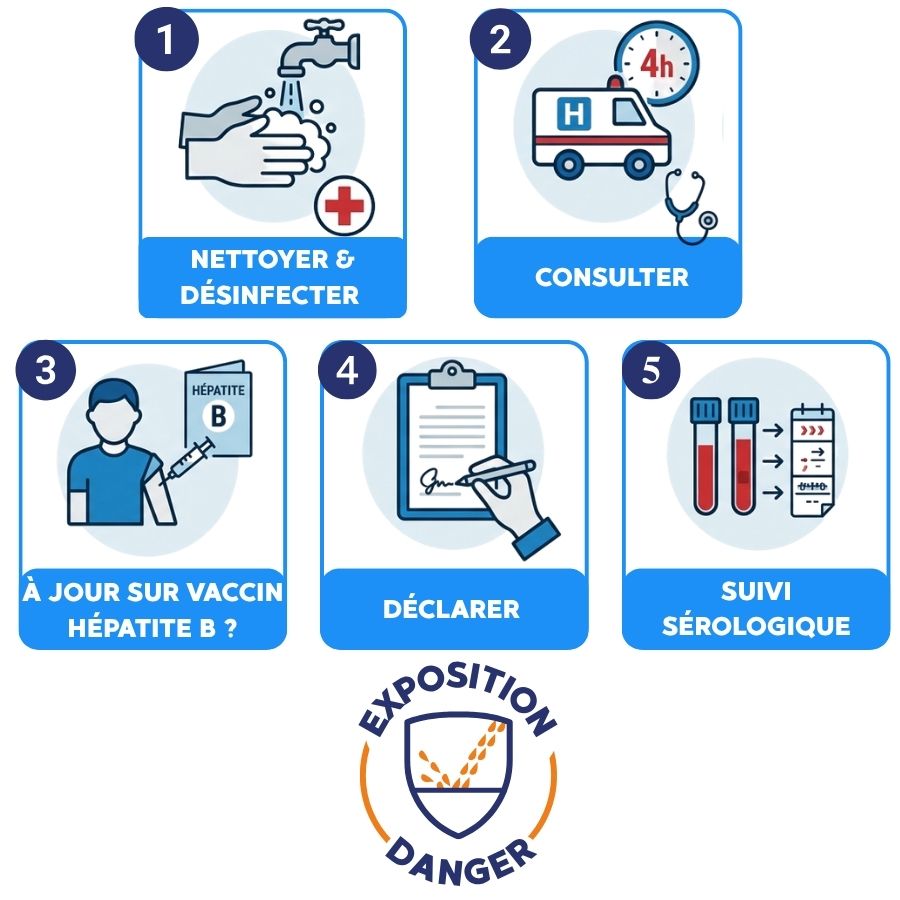
Étape 1 — Soins locaux immédiats (ne pas attendre)
En cas de piqûre, coupure ou contact percutané :
- Ne pas faire saigner (le succion est contre-indiqué).
- Nettoyer immédiatement à l'eau courante et au savon.
- Rincer abondamment.
- Réaliser une antisepsie pendant au moins 5 minutes avec de la Dakin (ou à défaut de l'eau de Javel diluée à 12° au 1/5e, ou de l'alcool à 70°, ou de la Bétadine® dermique).
En cas de projection sur muqueuse (œil, bouche) :
- Rincer abondamment pendant au moins 5 minutes avec du sérum physiologique ou, à défaut, de l'eau propre.
Ne surtout pas : faire saigner par pression, utiliser de l'alcool sans dilution préalable sur une plaie ouverte, ignorer une simple projection oculaire.
Étape 2 — Consulter un médecin ou aller aux urgences dans les 4 heures
Le délai est critique. Selon les recommandations HAS de juillet 2024, le traitement post-exposition (TPE) contre le VIH doit être instauré idéalement dans les 4 premières heures. Au-delà de 48 heures, il n'y a plus d'indication à le prescrire.
La consultation médicale urgente a pour objectif :
- Évaluer le risque infectieux (statut sérologique de la personne source, type d'exposition, profondeur de la blessure…),
- Décider d'un TPE anti-VIH si indiqué,
- Gérer le risque hépatite B selon le statut vaccinal du secouriste,
- Réaliser le bilan biologique initial (sérologies VIH, VHB, VHC).
Le TPE peut être prescrit et délivré en milieu hospitalier, aux urgences, en CeGIDD, ou en Centre de Santé Sexuelle. Le bilan biologique ne doit jamais retarder la mise en route du TPE quand celui-ci est indiqué (HAS, 2024).
Étape 3 — Le traitement post-exposition (TPE) si indiqué
Selon les recommandations HAS (juillet 2024, labellisées par le CNS et l'ANRS-MIE), le traitement recommandé en 1ère intention est l'association :
Ténofovir disoproxil fumarate (TDF) + Lamivudine (3TC) + Doravirine (DOR) pendant 30 jours.
Cette combinaison a été retenue en raison de la faible fréquence de virus résistants en France en primo-infection et de sa bonne tolérance.
Cas particulier des secouristes vaccinés contre l'hépatite B : dans le cadre d'une exposition professionnelle, il n'y a le plus souvent aucune prophylaxie nécessaire pour le VHB si le secouriste est correctement vacciné et répondeur (Ac anti-HBs ≥ 10 mUI/ml). La vérification du statut vaccinal est donc cruciale avant tout incident.
Étape 4 — Le suivi sérologique
Un bilan de suivi est organisé selon le risque évalué :
- Sérologie VIH : à l'admission (J0), puis à 6 semaines et 12 semaines selon le protocole,
- Marqueurs VHB (Ag HBs, Ac anti-HBs, Ac anti-HBc) : si absence d'immunité documentée,
- ARN-VHC à 6 semaines si la personne source est connue virémique pour le VHC.
La HAS recommande de simplifier ce suivi : un bilan initial + un unique bilan de contrôle dont la temporalité dépend du type d'exposition.
Étape 5 — La déclaration de l'accident
Ne pas omettre cette étape. L'AES est un accident du travail et doit être déclaré :
- Auprès du médecin du travail (ou médecin référent AES dans l'établissement),
- Via la procédure de déclaration d'accident du travail auprès de l'employeur (dans les 24h),
- Dans certains établissements, en renseignant le registre de surveillance des AES.
L'arrêté du 10 juillet 2013, transposant la directive européenne 2010/32/UE, impose à l'employeur de mettre en place un dispositif de prise en charge après AES et de le porter à la connaissance de tous les salariés exposés.
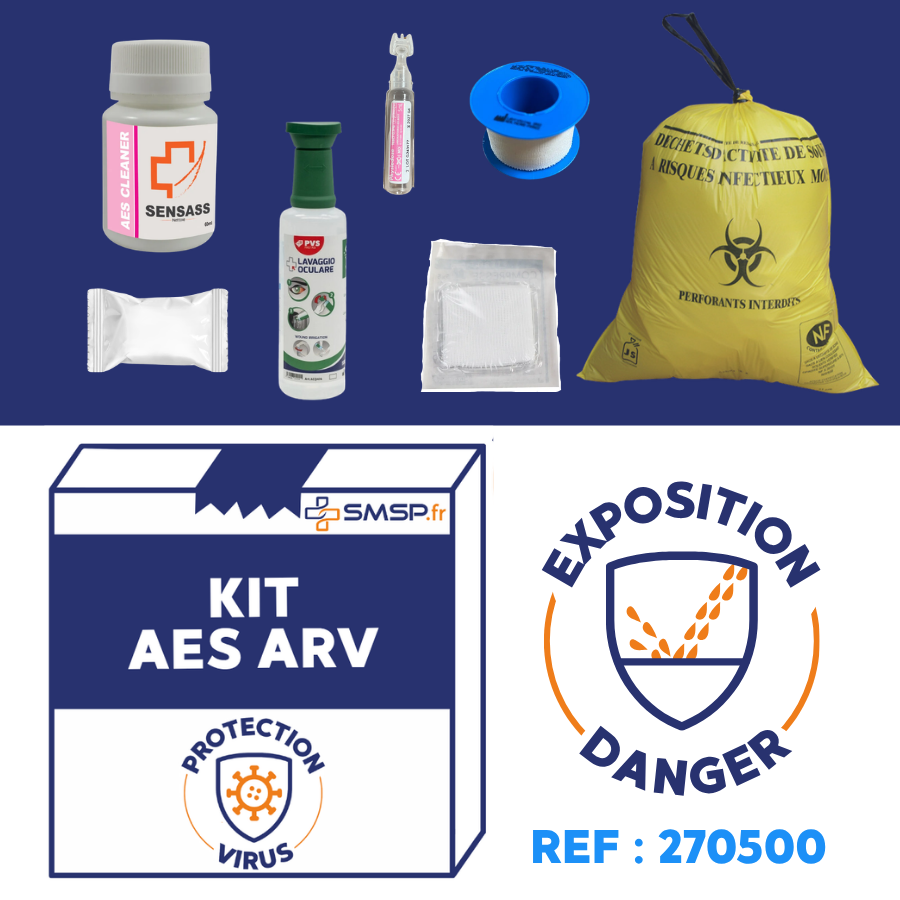
Ce que doit contenir votre kit AES (selon le CPIAS)
Tout établissement ou véhicule de secours devrait disposer d'un kit AES contenant a minima :
Le contenu du kit doit être vérifié régulièrement et les produits périmés remplacés (CPIAS Auvergne-Rhône-Alpes, 2021).
Prévention : la première ligne de défense
Le meilleur protocole reste la prévention. L'INRS et le GERES insistent sur trois piliers :
1. Les précautions standard — systématiques, quels que soient le statut infectieux supposé de la victime et les circonstances. Port de gants adaptés, protection oculaire si risque de projection.
2. Le matériel de sécurité — utilisation de dispositifs à protection intégrée (aiguilles sécurisées, lancettes avec mécanisme rétractable). Ces équipements ont démontré leur efficacité dans la réduction des AES percutanés.
3. La vaccination hépatite B — obligatoire pour les professionnels de santé en France, elle doit être complète et documentée. Son efficacité contre la contamination professionnelle est quasi totale si la réponse immunitaire est confirmée (Ac anti-HBs > 10 mUI/ml).
Mémo : les délais à retenir absolument
| Action | Délai |
|---|---|
| Soins locaux (nettoyage + antisepsie) | Immédiat |
| Consultation médicale et début du TPE (si indiqué) | Idéalement dans les 4 heures |
| Limite maximale d'initiation du TPE VIH | 48 heures |
| Déclaration accident du travail | Dans les 24 heures |
| Sérologie VIH initiale | Dans les 7 jours |
| Bilan de contrôle sérologique (VIH/VHC) | À 6 et 12 semaines selon protocole |
En résumé : 5 réflexes à acquérir
|
|
|
Sources officielles
- HAS — Traitement préventif post-exposition au VIH, recommandations de bonne pratique, juillet 2024 : has-sante.fr
- INRS — Conduite à tenir en cas d'accident avec exposition au sang (affiche AA 775) : inrs.fr
- GERES — Que faire en cas d'AES, mis à jour décembre 2024 : geres.org
- CPIAS ARA — Fiche pratique AES — Contenu Kit AES, novembre 2021
- Arrêté du 10 juillet 2013 relatif à la prévention des risques biologiques par exposition au sang
- Santé publique France / GERES — Bilan de la surveillance nationale des contaminations professionnelles VIH/VHC/VHB, au 31 décembre 2021
Article rédigé à destination des secouristes professionnels (pompiers, ambulanciers, équipiers PSE1/PSE2, SST). Il ne se substitue pas à un avis médical ni aux protocoles internes de votre établissement ou service. En cas de doute, contactez immédiatement le médecin référent AES de votre structure ou le 15 (SAMU).